Dieta para colon irritable
El colon irritable o síndrome del intestino irritable (SII) afecta un 11% de la población mundial y es uno de los motivos más frecuentes de consulta de digestivo. Los pacientes lo resumen como “a pesar de no tener nada, todo me sienta mal y ya no sé qué comer”.
El SII se caracteriza por:
- la presencia de dolor abdominal recurrente,
- cambio en los hábitos deposicionales (en forma de estreñimiento, diarrea o ambas);
- se suele acompañar de hinchazón y distensión abdominal.
Aunque tradicionalmente el colon irritable se ha clasificado como un trastorno digestivo funcional, el término “funcional” se utiliza de forma inapropiada para indicar una condición sin una causa conocida y los pacientes con SII se pueden llegar a ver como personas sanas con una enfermedad imaginaria.
Es por este motivo que en la última edición de 2017 de los criterios médicos Roma IV el SII se considera una alteración de la comunicación entre el intestino y el cerebro.
A diferencia del dolor cuando te rompes una pierna o del dolor inflamatorio vinculado a la colitis ulcerosa o enfermedad de Crohn, el dolor abdominal de larga duración de una persona con SII no siempre es fácil de identificar.
Algunos de los factores que pueden apoyar un diagnóstico de SII son:
- Edad joven (< 50 años) y sexo femenino.
- Síntomas digestivos que se desencadenan por estrés, una gastroenteritis (enfermedad infecciosa causada por la ingestión de comida o agua contaminada) o alteraciones de la flora intestinal.
- Patrón deposicional variable (cambio en la consistencia de las heces a lo largo de la semana).
- Coexistencia de otros trastornos extradigestivos (fibromialgia, síndrome de fatiga crónica o enfermedad autoinmune, entre otros).
- Ausencia de síntomas y signos de alarma (si están presentes el médico tendrá que descartar una enfermedad orgánica): inicio reciente de los síntomas, fiebre, anemia, pérdida de peso no intencionada, sangre en heces no debida a hemorroides o fisuras y antecedentes familiares o personales de cáncer colorrectal, enfermedad inflamatoria intestinal o enfermedad celíaca.
Cualquier interferencia que se produzca en la comunicación entre el cerebro y el intestino puede dar lugar a la aparición de síntomas que nos puedan hacer sospechar SII.
A día de hoy el colon irritable no tiene cura, pero sí que se puede mantener a raya a través de un adecuado tratamiento dietético, un tratamiento médico y un abordaje conductual con el apoyo de un psicólogo.
Alimentos buenos y malos para el colon irritable: Dieta baja en FODMAP
La comida es uno de los principales factores directamente involucrados en el desarrollo del malestar abdominal recurrente del SII. De hecho, hasta un 84% de los pacientes con SII han reportado que los síntomas digestivos empeoran con la ingesta de alimentos.
Los alimentos que suelen empeorar los síntomas digestivos son los lácteos, las legumbres, las verduras, las frutas, los alimentos y bebidas fermentadas (queso curado, vino tinto) y los alimentos fritos y con un alto contenido de grasas.
Si tienes SII el primer nivel de actuación antes de pasar a una dieta restrictiva es valorar si tus síntomas mejoran siguiendo las siguientes recomendaciones del Instituto Nacional de la Salud y Excelencia Clínica del Reino Unido y la Organización Mundial de Gastroenterología:
- Distribuye las comidas de forma fraccionada a lo largo del día (5 o 6 comidas) y tómate el tiempo que necesites para comer.
- Evita saltarte las comidas o hacer ayunos largos entre las comidas.
- Bebe al menos 8 vasos de líquido a lo largo del día, especialmente agua o otras bebidas sin cafeína como infusiones de Rooibos o de frutos del bosque.
- Restringe el te y el café a 3 tazas por día.
- Reduce la ingesta de bebidas alcohólicas y gaseosas.
- Evita las comidas picantes, los alimentos fritos y cocinados a la plancha y los alimentos con un alto contenido de grasas.
- Si tienes un SII con predominio de diarrea, evita los productos light con edulcorantes como el sorbitol que tienen efecto laxante.
- Valora tu tolerancia individual a los alimentos ricos en fibra. Mientras que en algunas personas puede ser útil limitar la ingesta de alimentos ricos en fibra para reducir los síntomas del SII y mejorar la frecuencia y consistencia de las heces, hay personas que pueden tolerar fuentes alimentarias de fibra soluble (como el Psyllium y las semillas de lino).
- De forma general, las personas con SII suelen tolerar mejor la fibra soluble (se encuentra en alimentos como las zanahorias, las manzanas, la avena y el membrillo) que la fibra insoluble (presente en los cereales integrales y verduras, entre otros). Aquí el consejo práctico es que ajustes tu ingesta de fibra en función de tu sintomatología.
- Si tienes gases e hinchazón te puede ser útil incorporar la avena y las semillas de lino, empezando con dosis bajas y aumentar su ingesta de forma gradual.
- Algunos prebióticos como los galacto-oligosacáridos y fructo-oligosacáridos a dosis medias de 3,5-7 g/día han mostrado mejorar la flatulencia e hinchazón en personas con IBS. Conviene introducirlos de forma gradual para evitar que te generen efectos adversos en forma de síntomas de origen intestinal leves como los gases.
- Los últimos estudios han mostrado que los prebióticos de segunda generación como la pectina (está muy disponible cuando cocinas las manzanas) y la goma guar parcialmente hidrolizada tienen propiedades bifidogénicas y calmantes del intestino.
- La Organización Mundial de Gastroenterología recomienda los probióticos como pilar del tratamiento del SII. El probiótico Lactoflora® IBSolución con las cepas Pediococcus acidilactici CECT 7483, Lactobacillus plantarum CECT 7484 y L. plantarum CECT 7485 que actúan en sinergia ha mostrado ser efectivo y seguro para mejorar la hinchazón, el disconfort abdominal y las anormalidades en la defecación vinculadas al colon irritable. Se trata de un probiótico de amplio espectro que mejora el disconfort intestinal a través de reducir la permeabilidad intestinal, restaurar la flora intestinal alterada y reducir la inflamación y la hipersensibilidad intestinal. Además Lactoflora® IBSolución contiene vitamina D que es una vitamina que ayuda a disminuir los síntomas de SII.
- El aceite de menta puede ser un suplemento útil para mejorar el dolor y disconfort abdominal.
Si notas una mejoría, puedes integrar estos hábitos como parte de tu alimentación cotidiana y hacerlo siempre con el acompañamiento de un dietista-nutricionista para evitar déficits nutricionales y una malnutrición a largo plazo que empeoraría tu situación.
Si con las recomendaciones anteriores tu distensión abdominal no termina de mejorar puedes plantear como segunda opción una dieta baja en FODMAP (del inglés fermentable oligosaccharides, disaccharides, monosacchraides and polyols).
Es una dieta que se basa en quitar de la alimentación un grupo de carbohidratos de cadena corta y polioles que no se digieren por completo en el intestino y llegan a tu intestino grueso donde son fermentados por tu flora intestinal, dando lugar a gases, hinchazón y dolor abdominal, diarrea o estreñimiento.
La dieta baja en FODMAPs con una exclusión completa de FODMAPs se utiliza en personas que habitualmente no toman grandes cantidades de FODMAP o son muy sintomáticas y consta de 3 etapas:
- Restricción dietética de FODMAPs: durante 2-6 semanas se quitan todos los alimentos ricos en FODMAPs hasta la remisión de los síntomas.
- Reintroducción de los FODMAPs: durante las siguientes 8-12 semanas se van reintroduciendo de forma controlada los alimentos ricos en FODMAPs hasta el grado de tolerancia del paciente.
- Personalización de la ingesta de FODMAPs: a largo plazo la persona mantiene un equilibrio entre los alimentos ricos en FODMAPs que puede tolerar y los que no puede tolerar.
Otra forma de llevar a cabo la dieta baja en FODMAPs es empezar restringiendo solo aquellos alimentos con cantidades bastante elevadas de FODMAP y después se restringen los alimentos con contenidos menores de FODMAP, hasta llegar al nivel de tolerancia. Esta exclusión parcial de los FODMAP se utiliza en personas que consumen grandes cantidades de FODMAPs, que tengan síntomas moderados o que prefieran esta aproximación frente a la exclusión completa de FODMAP.
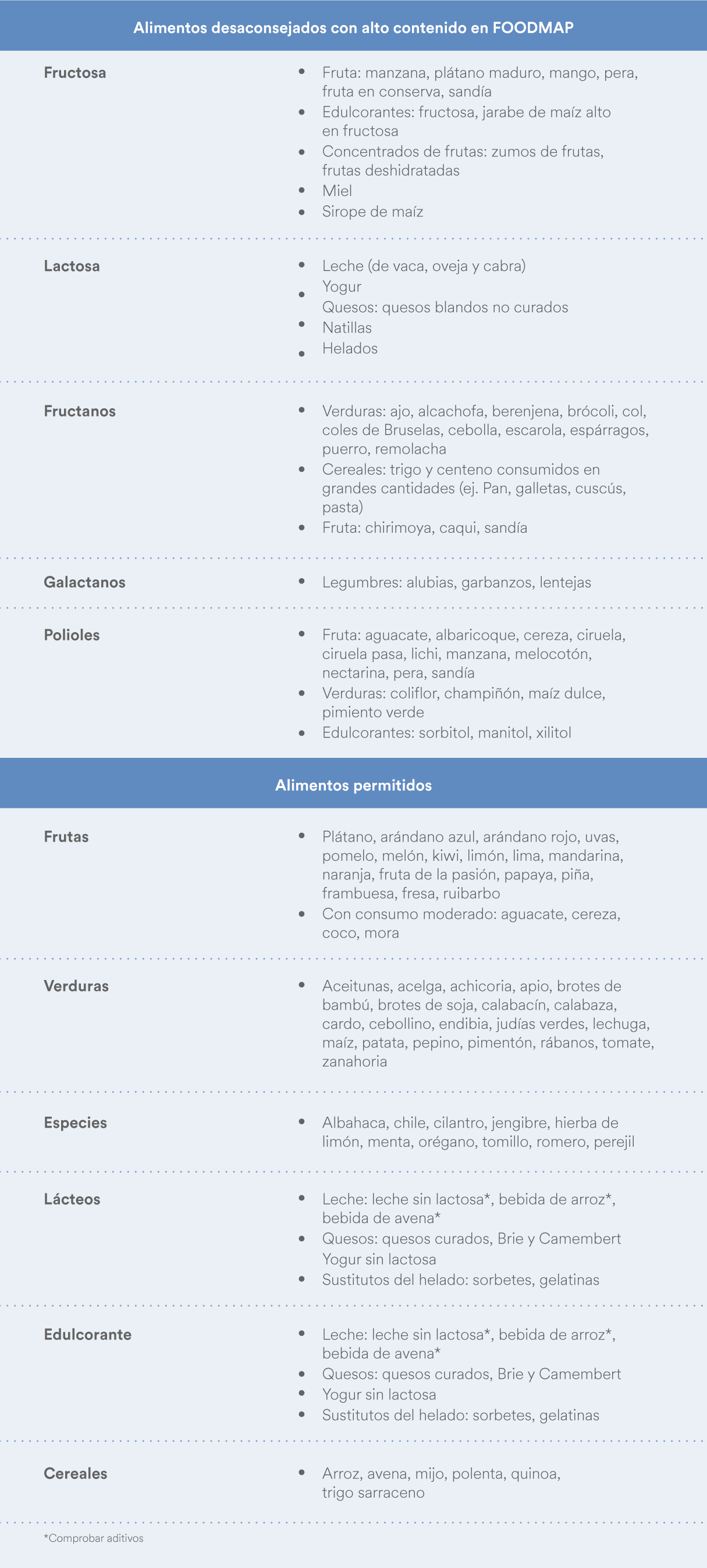
Alimentos ricos y bajos en FODMAPs.
Fuente: Casellas F et al., Nutr Hosp. 2018; 35(6):1450-1466.
A pesar de que la dieta baja en FODMAPs se ha puesto muy de moda para tratar el SII, un ensayo clínico ha demostrado que es igual de efectiva para reducir los síntomas que las recomendaciones tradicionales del Instituto Nacional de la Salud y Excelencia Clínica del Reino Unido que te comentaba más arriba.
Además, la dieta baja en FODMAPs limita los alimentos favoritos de tu flora intestinal (frutas, verduras y legumbres) y la deja desprotegida tanto a ella como a ti, porque al ser una dieta tan estricta no está exenta de déficits nutricionales.
Los principales efectos negativos de la dieta baja en FODMAPs son:
- La etapa restrictiva reduce la abundancia de especies bacterianas beneficiosas de la flora intestinal, como las bifidobacterias. Se recomienda incluir desde el principio un probiótico que contenga bifidobacterias vivas a dosis altas y evitar estar en la etapa inicial durante largos periodos de tiempo.
- La dieta baja en FODMAPs puede dar lugar a deficiencias de fibra, hierro y calcio: se requiere la supervisión de un dietista-nutricionista durante todo el proceso para asegurar una buena calidad nutricional de la dieta.
- Es difícil de seguir porque requiere estar alerta de las etiquetas de los alimentos y muchas veces se recurre a los alimentos envasados que son bajos en FODMAPs pero tienen una baja calidad nutricional.
- No todas las personas responden bien ante una dieta baja en FODMAPs: se estima que un 20-50% de las personas no van a mejorar sus síntomas digestivos después de seguir una dieta baja en FODMAPs. Además, la restricción tan agresiva de fibra de la dieta baja en FODMAPs hace que sea perjudicial para las personas con SII que tengan estreñimiento.
Como ves, la dieta baja en FODMAPs tiene sus luces y sombras y no es la primera elección para el SII. Es por este motivo que muchas veces tiene más sentido hacer caso de las recomendaciones dietéticas tradicionales que no excluyan grupos enteros de alimentos y mantener una ingesta de fibra soluble adaptada a la tolerancia individual, comenzando con dosis bajas y aumentarla progresivamente hasta 20-30 g/día.
Además de la dieta baja en FODMAPs, la dietas sin lactosa y sin gluten también se emplean para mejorar los síntomas digestivos del IBS.
Lactosa y colon irritable
Aunque la malabsorción de lactosa es similar en las personas sanas y en las personas con SII, los pacientes con colon irritable suelen tener un mayor grado de intolerancia a la lactosa porque son más sensibles a la ingesta de este azúcar y tienen unos síntomas digestivos más intensos. Aunque la malabsorción de la lactosa no sea la causa del SII, estos datos sugieren que excluir la lactosa puede ser eficaz a la hora de mejorar el malestar abdominal del SII.
Se recomienda excluir la lactosa en el caso que se hayan detectado síntomas relacionados con el consumo de lácteos o en caso que haya pruebas de malabsorción de la lactosa. Se aconseja empezar por una retirada completa de la lactosa de la dieta y después monitorizar a la persona para ver su evolución al cabo de 4-8 semanas.
La dieta normal se podrá volver a introducir cuando la ingesta de los productos con lactosa se tolere bien.
Los alimentos con lactosa son la leche de vaca y de otros mamíferos, la mantequilla, los quesos frescos, la nata, la crema, los purés, las salsas bechamel, el pan de molde, los helados y los batidos de frutas.
Gluten y colon irritable
En las personas con SII que mejoran con una dieta sin gluten se deben descartar los trastornos relacionados con el gluten. Antes de eliminar por completo el gluten de la dieta conviene comprobar si tienes celiaquía siguiendo los criterios del Profesor Carlo Catassi recogidos en el nuevo Protocolo de Diagnóstico Precoz de Enfermedad Celiaca (para establecer un diagnóstico de enfermedad celíaca se deben cumplir 4 de los 5 criterios o 3 de los 4 en ausencia de test genético):
- Síntomas compatibles: no solo incluyen los síntomas digestivos (diarrea, dolor abdominal recurrente, digestiones pesadas, etc.), sino también las manifestaciones atípicas o extradigestivas en forma de sobrepeso, sensación de cansancio crónica, anemia, dolores óseos y articulares y síntomas neurológicos, entre otros. Hay veces que la celiaquía es asintomática. Recuerda que no se puede descartar la celiaquía solo por la ausencia de los síntomas que se consideran típicos.
- Detección en una analítica de sangre de los anticuerpos antitransglutaminasa, anti-endomisio y anti-péptidos de gliadina desamidada (los más utilizados son los primeros por tener una sensibilidad muy elevada): si aparecen altos, se hace una gastroscopia con biopsias de duodeno. En la mayoría de los adultos con celiaquía de larga evolución es habitual que los anticuerpos salgan negativos. La única forma de descartar o confirmar la celiaquía es a través de una biopsia.
- Biopsia del duodeno con una lesión característica: permite mostrar el daño intestinal ocasionado por el gluten. Si el recuento de linfocitos intraepiteliales es superior a 25 por cada 100 enterocitos y se acompaña de una estructura de las vellosidades alterada con criptas dilatadas es indicativo de enfermedad celíaca. Ante una clínica y serología sugestivas de enfermedad celiaca, la biopsia intestinal confirma la enfermedad celiaca.
- Prueba genética: es necesario tener predisposición genética para desarrollar la enfermedad celiaca. El gen DQ2 se estima que está presente en más del 90% de los celiacos, mientras que el DQ8 solo está en algo más del 5% de las personas con celiaquía. Si el estudio genético sale negativo y hay sospecha de enfermedad celiaca se deberá realizar una biopsia.
- Respuesta clínica e histológica a la dieta sin gluten: la respuesta a una dieta sin gluten puede ayudar a decidir un diagnóstico de celiaquía en caso de duda. Los síntomas de una persona con enfermedad celiaca empezarán a remitir después de iniciar una dieta sin gluten.
Es importante que no dejes de comer gluten hasta tener el diagnóstico de celiaquía para que los resultados de las pruebas no se vean alterados.
Pero el tema del gluten no acaba aquí. Si mejoras con una dieta sin gluten hay que descartar otros trastornos relacionados con el gluten como la sensibilidad al gluten no celiaca o síndrome de intolerancia al trigo. Se manifiesta con síntomas intestinales y extraintestinales horas o días después de la ingesta del gluten. A nivel de pruebas diagnósticas, no se detectan anticuerpos anti-transglutaminasa y anti-endomisio en sangre y la biopsia duodenal no tiene lesiones o está levemente afectada. Son personas que mejoran con una dieta sin gluten y no cumplen los criterios diagnósticos de enfermedad celiaca ni de alergia al gluten.
Esto es debido a que además del gluten (parte proteica de algunos cereales como el trigo, la cebada y el centeno) otros componentes del trigo que pueden estar detrás de tus síntomas digestivos son las aglutininas de germen de trigo, los FODMAPs (te he explicado antes cómo te puede ayudar quitarlos de tu dieta) y los inhibidores de la alfa-amilasa y tripsina. Por ejemplo, las variantes de trigos modernos contienen una mayor cantidad de todos estos componentes en comparación con los granos antiguos.
Debido a que la dieta sin gluten tiene consecuencias nutricionales (déficit de fibra, calcio, hierro, zinc, magnesio, ácido fólico y vitamina B12), tiene que ser supervisada por un dietista-nutricionista. El hecho de consumir productos procesados sin gluten que tienen un alto contenido de azúcares, sal y grasas contribuye a que la dieta de las personas con enfermedad celiaca se aleje de un patrón saludable.
Conclusión
En conclusión, el SII es un desorden de la interacción entre el intestino y el cerebro que se manifiesta con un dolor abdominal recurrente acompañado de cambios en los hábitos deposicionales (estreñimiento, diarrea o ambos) y hinchazón abdominal.
En un segundo nivel están las dietas de exclusión que quitan los FODMAPs, la lactosa y el gluten. Debido que a largo plazo estas dietas de exclusión conllevan un mayor riesgo de no cubrir la ingesta recomendada de fibra, calcio, hierro, zinc, magnesio, ácido fólico y vitamina B12, se recomienda que estas dietas cuenten con la supervisión personalizada de un profesional de la salud antes de recomendar su uso generalizado.
Referencias:
- Mearin Manrique F. Síndrome del intestino irritable. En: Asociación Española de Gastroenterología. Tratamiento de las enfermedades gastroenterológicas. Madrid: Springer Healthcare; 2018. p. 183-193.
- Enck P, Aziz Q, Barbara G, Farmer AD, Fukudo S, Mayer WA, et al. Irritable bowel syndrome. Nat Rev Dis Primers. 2016; 2:16014. doi: 10.1038/nrdp.2016.14.
- Drossman DA, Hasler WL. Rome IV-Functional GI disorders: disorders of gut-brain interaction. Gastroenterology. 2016; 150(6):1257-1261. doi: 10.1053/j.gastro.2016.03.35.
- Böhn L, Störsrud S, Törnblom H, Bengtsoon U, Simrén M. Self-reported food-related gastrointestinal symptoms in IBS are common and associated with more severe symptoms and reduced quality of life. Am J Gastroenterol. 2013; 108(5):634-641. doi: 10.1038/ajg.2013.105.
- McKenzie YA, Bowyer RK, Leach H, Gulia P, Horobin J, O’Sullivan NA, et al. British Dietetic Association systematic review and evidence-based practice guidelines for the dietary management of irritable bowel syndrome in adults (2016 update). J Hum Nutr Diet. 2016; 29(5):549-575. doi: 10.1111/jhn.12385.
- National Institute for Health and Care Excellence (NICE). Irritable bowel syndrome in adults: diagnosis and management. 2017 . Disponible en: https://www.nice.org.uk/guidance/cg61/chapter/1-recommendations.
- Quigley EMM et al. Irritable bowel syndrome: a global perspective. World Gastroenterology Organisation Global Guidelines. 2015 . Disponible en: https://www.worldgastroenterology.org/guidelines/global-guidelines/irritable-bowel-syndrome-ibs/irritable-bowel-syndrome-ibs-english.
- Gill SK, Rossi M, Bajka B, Whelan K. Dietary fibre in gastrointestinal health and disease. Nat Rev Gastroenterol Hepatol. 2021; 18(2):101-116. doi: 10.1038/s41575-020-00375-4.
- Guarner F, Sanders ME, Kaufmann P, de Paula JA, Fedorak R, Garisch J, et al. World Gastroenterology Organization. World Gastroenterology Organisation Global Guidelines: probiotics and prebiotics. 2017 . Disponible en: https://www.worldgastroenterology.org/guidelines/global-guidelines/probiotics-and-prebiotics/probiotics-and-prebiotics-spanish.
- Dimidi E, Whelan K. Food supplements and diet as treatment options in irritable bowel syndrome. Neurogastroenterol Motil. 2020; 32(8):e13951. doi: 10.1111/nmo.13951.
- Lorenzo-Zúñiga V, Llop E, Suárez C, Alvarez B, Abreu L, Espadaler J, et al. I.31, a new combination of probiotics, improves irritable bowel syndrome-related quality of life. World J Gastroenterol. 2014; 20(26):8709-8716. doi: 10.3748/wjg.v20.i26.8709.
- Monash University. Stating the FODMAP diet . Disponible en: https://www.monashfodmap.com/ibs-central/i-have-ibs/starting-the-low-fodmap-diet/.
- Böhn L, Störsrud S, Lilijebo T, Collin L, Lindfors P, Törnblom H, et al. Diet low in FODMAPs reduces symptoms of irritable bowel syndrome as well as traditional dietary advice: a randomized controlled trial. Gastroenterology. 2015; 149(6):1399-1407.e2. doi: 10.1053/j.gastro.2015.07.054.
- Wilson B, Cox SR, Whelan K. Challenges of the low FODMAP diet for managing irritable bowel syndrome and approaches to their minimization and mitigation. Proc Nutr Soc. 2021; 80(1):19-28. doi: 10.1017/S0029665120006990.
- Zhu Y, Zheng X, Cong Y, Chu H, Fried M, Dai N, et al. Bloating and distention in irritable bowel syndrome: the role of gas production and visceral sensation after lactose ingestion in a population with lactase deficiency. Am J Gastroenterol. 2013; 108(9):1516-1525. doi: 10.1038/ajg.2013.198.
- Casellas F, Burgos R, Marcos A, Santos J, Ciriza-de-Los-Ríos C, García-Manzanares A, et al. Consensus document on exclusion diets in irritable bowel syndrome (IBS). Nutr Hosp. 2018; 35(6):1450-1466. doi: 10.20960/nh.2357.
- Ministerio de Sanidad, Servicios Sociales e Igualdad y Servicio de Evaluación del Servicio Canario de la Salud. Protocolo para el diagnóstico precoz de la enfermedad celiaca. 2018 . Disponible en: https://semg.es/index.php/consensos-guias-y-protocolos/277-protocolo-para-el-diagnostico-precoz-de-la-enfermedad-celiaca.
- Raffaella Barbaro M, Cremon C, Wrona D, Fuschi D, Marasco G, Stanghellini V, et al. Non-celiac gluten sensitivity in the context of functional gastrointestinal disorders. Nutrients. 2020; 12(12):3735. doi: 10.3390/nu123735.










6 respuestas
Buena informacion, la by a boy a poner en mi comida. Y seguir los pasos
Gracias por su comentario
Hola buenos dias soy Raul. Le comento que tengo dolor abdominal. Ardor estomacal y . irritacion del intestino grueso.
Y tengo dolor de columna y cuerpo que debo tomar y que debo comer
No se si tengo úlceras todavia.
Casa comida que como hasta el agua se me incha la barriga y me hace tipo inflamado. Que debo hacer doctora? gracias
Hola Raul, para mejorar las molestias del colon irritable el primer paso es cuidar tu alimentación: evitar la fibra insoluble (cereales integrales, frutas con piel), no sobrepasar la cantidad diaria de 3 frutas, evitar los edulcorantes que terminan con -ol (tienen un efecto laxante), evitar el café y el alcohol, potenciar los alimentos con fibra soluble (zanahoria, pulpa de las frutas, legumbres en cantidades pequeñas) y comer pocas cantidades de alimentos en cada comida y a menudo.
Puedes complementar estos consejos dietéticos con el probiótico Lactoflora IBSolución que está indicado para mejorar la inflamación intestinal. Te puedes tomar 1 sobre al día durante un mínimo de 6 semanas, preferiblemente después del desayuno.
Si con estas recomendaciones generales no mejores te recomendamos que acudas a un dietista-nutricionista especializado en problemas digestivos para que valore pautarte una dieta específica.
Un saludo,
Equipo de Lactoflora
Precio y se le puede dar a una niña de 12 años gracias
Hola Carlos, el precio de los productos Lactoflora te lo pueden indicar las farmacias donde están a la venta.
En relación a tu segunda duda sobre si lo puede tomar una niña de 12 años, primero necesitamos saber a qué te producto te estás refiriendo para aconsejarte. Si te refieres al producto Lactoflora protector intestinal infantil, este producto lo pueden tomar los niños de 12 años. En casos de desequilibrios o terapias con antibióticos se recomienda 1 frasco/día durante 2 semanas y para un adecuado mantenimiento de la microbiota intestinal se recomienda 1 frasco cada día durante 1 semana.
Un saludo,
Equipo de Lactoflora