¿Qué es la enfermedad de Crohn?
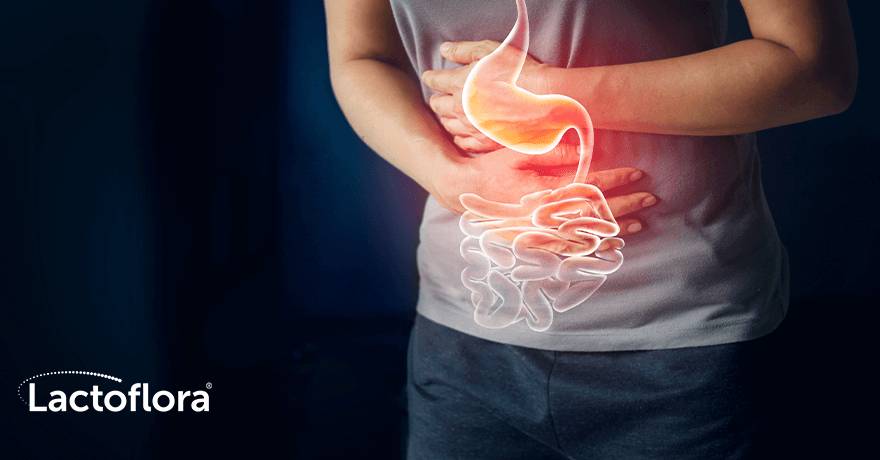
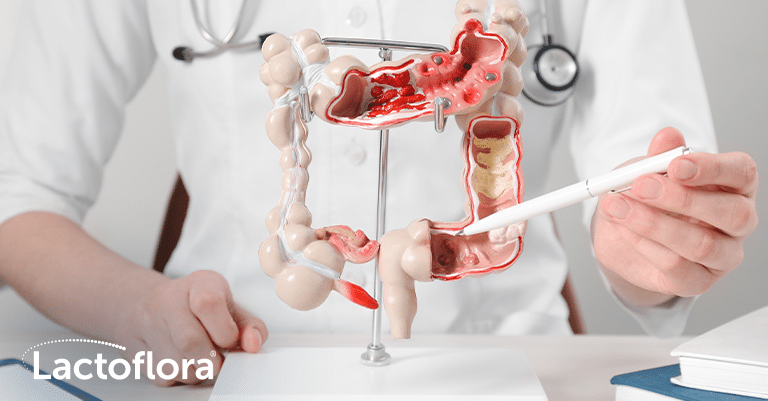
La enfermedad de Crohn es un tipo de enfermedad inflamatoria intestinal crónica que puede aparecer a cualquier edad. Aunque puede manifestarse en cualquier parte del tracto digestivo, desde la boca hasta el ano, las zonas que más suelen afectarse son la última parte del intestino delgado (íleon terminal) y el intestino grueso (colon). Esta característica diferencia la enfermedad de Crohn de la colitis ulcerosa, que solo afecta al colon, comenzando en el recto.
Otra diferencia entre ambas enfermedades es que en la enfermedad de Crohn la inflamación puede afectar a las capas profundas del tubo digestivo y se manifiesta en forma de lesiones salteadas discontinuas. Esto hace que la pared intestinal se engruese y aparezcan úlceras profundas que empeoran el desarrollo de la enfermedad. Mientras que la inflamación producida por la colitis ulcerosa se limita a la parte del colon que está en contacto con la luz del colon y produce lesiones continuas por todo el intestino. Esto significa que a cada persona se le puede manifestar la enfermedad de Crohn de una forma distinta.
Causas de la enfermedad de Crohn
La causa de la enfermedad de Crohn es desconocida y es el resultado de una compleja interacción entre el sistema inmunitario, la flora intestinal y el entorno en personas genéticamente predispuestas.
De hecho, los científicos creen que la enfermedad de Crohn se produce debido a una activación del sistema inmunitario del intestino que ataca a la flora intestinal en aquellas personas que tienen antecedentes genéticos y están expuestas a determinados factores medioambientales.
Uno de los motivos por los que ha aumentado la enfermedad de Crohn es porque las condiciones higiénicas a las que hemos estado expuestos durante los últimos 50 años han reducido el contacto de nuestro sistema inmunitario con agentes infecciosos (es lo que se conoce como “teoría de la higiene” o “hipótesis de los viejos amigos”). Como consecuencia, tenemos un sistema inmunitario inmaduro y menos entrenado para hacer frente a los agentes agresores externos.
En la enfermedad de Crohn están implicados nuestros genes, el entorno donde vivimos (incluye también lo que comemos) y la flora intestinal:
- Genes: muchas de las mutaciones genéticas asociadas con la enfermedad de Crohn están relacionadas con el sistema inmunitario y la flora intestinal. Por ejemplo, las personas que tienen algunas mutaciones del gen NOD2/CARD15 tienen más riesgo de desarrollar enfermedad de Crohn y de requerir una cirugía. Esta susceptibilidad genética varía en función de la zona geográfica, ya que por ejemplo las mutaciones en estos genes son más frecuentes en los países europeos que en Asia.
- Entorno: la alimentación es uno de los posibles factores que pueden desencadenar la aparición de los síntomas de la enfermedad de Crohn. Aunque no hay un único alimento que sea el causante directo de la enfermedad, la alimentación juega un papel clave tanto en la fase activa como en la fase de remisión. Te explico con detalle qué puedes comer en el apartado del tratamiento de la enfermedad de Crohn.
- Flora intestinal: el sistema inmunitario de las personas con enfermedad de Crohn reconoce como peligrosa a la flora intestinal. Esto se traduce en la activación de una serie de procesos inflamatorios que pueden favorecer la aparición de lesiones en el intestino y alteran la permeabilidad intestinal.
Síntomas de la enfermedad de Crohn
La enfermedad de Crohn se puede presentar de una forma muy heterogénea en función de la zona del intestino afectada, la extensión de las lesiones y el grado de actividad de la enfermedad.
Además, esta enfermedad se caracteriza por manifestarse en forma de brotes severos que se alternan con periodos de remisión y puede tener manifestaciones intestinales y extraintestinales.
Los signos y síntomas intestinales de la enfermedad de Crohn incluyen:
- Dolor abdominal.
- Diarrea.
- Fiebre.
- Presencia de sangre en las heces, con la consiguiente aparición de anemia.
- Sensación de evacuación incompleta cada vez que vas al baño.
- Dolor anal.
- Lesiones anales en forma de fisuras y úlceras.
- Fístulas perianales.
Es posible que los síntomas de la enfermedad de Crohn (diarrea, dolor abdominal) sean indistinguibles con los del síndrome del intestino irritable, sobre todo si eres un paciente de recién diagnóstico. Ante esta sospecha, el médico va a pedirte una prueba de detección de calprotectina en heces, que se considera un marcador de inflamación. Unos niveles de calprotectina fecal altos (el punto de corte se suele establecer a partir de 150-200 mg/g) permiten descartar el colon irritable.
También puede ser necesario un coprocultivo o análisis de heces para diferenciar una gastroenteritis de la enfermedad de Crohn. Estos análisis de heces se pueden complementar con una analítica de sangre para detectar la presencia de anemia, evaluar tu estado nutricional y analizar marcadores de inflamación.
Además de afectar al tubo digestivo, la enfermedad de Crohn también puede tener manifestaciones sistémicas que pueden aparecer por todo el cuerpo y se estima que afectan hasta el 35% de los pacientes con enfermedad de Crohn a lo largo de su vida. Se trata de las manifestaciones extraintestinales que aparentemente no guardan relación con el intestino y, por otro lado, las complicaciones secundarias a la enfermedad por malnutrición, inflamación crónica o por los efectos secundarios negativos de la medicación.
Por ejemplo, la pérdida de peso, la falta de apetito y el cansancio y la fatiga son manifestaciones típicas de la enfermedad de Crohn. Estos signos y síntomas no necesariamente se presentan junto con el brote digestivo de la enfermedad de Crohn, sino que pueden aparecer de forma aislada en ausencia de síntomas digestivos.
La enfermedad de Crohn también se acompaña de una reducción de la diversidad de la microbiota fecal, con una disminución de especies beneficiosas como Faecalibacterium prausnitzii y un aumento de las bacterias potencialmente patógenas como Escherichia coli.
El hecho de que la composición de la flora intestinal está mucho más alterada y es más inestable en las personas con enfermedad de Crohn en relación con las personas con colitis ulcerosa hace que los probióticos se estén estudiando como un tratamiento complementario.

Nuevos tratamientos para Crohn
Los principales objetivos del tratamiento son reducir la inflamación que está implicada en los síntomas, frenar la progresión de la enfermedad y minimizar las complicaciones a largo plazo. Sin embargo, actualmente aún no existe un tratamiento curativo para la enfermedad de Crohn.
El tratamiento médico incluye los medicamentos antiinflamatorios (corticoesteroides y 5-aminosalicilatos), los inhibidores del sistema inmunitario (azatioprina, mercaptopurina y metotrexato) y, más recientemente, los medicamentos biológicos.
Más allá del tratamiento médico, hasta un 50% de los pacientes van a necesitar cirugía dentro de los 10 años posteriores al diagnóstico.
Recientemente, han aparecido nuevos tratamientos para Crohn que incluyen la monitorización de los marcadores inflamatorios y la administración local de células madre derivadas del tejido adiposo para los pacientes con enfermedad de Crohn que tienen fístulas perianales.
La alimentación juega un papel importante en el control de los síntomas de la enfermedad desde el inicio y será diferente en función de la fase de la enfermedad en la que te encuentres (brote agudo, moderado, leve y fase de remisión).
En un brote de enfermedad de Crohn severo la dieta deberá ser:
- Hiperproteica para compensar las pérdidas. Para ello, se recomienda incluir alimentos ricos en proteínas (carnes magras, clara de huevo, pescado blanco) en las 3 comidas principales.
- Hipercalórica para compensar la situación de estrés físico y mental. Puede ser necesario hacer 5-6 comidas diarias para cubrir las necesidades energéticas aumentadas en la fase activa de la enfermedad de Crohn.
- Baja en grasas para evitar un exceso de deposiciones. Se recomienda reducir el consumo de aceite de oliva a máximo 2 cucharadas soperas diarias y no incluir los alimentos ricos en grasa saturada que facilitarían la inflamación del tubo digestivo.
- De bajo contenido en fibra. Como en el brote de la enfermedad de Crohn hay mucha diarrea, hay que evitar la fibra insoluble de los cereales integrales con efecto laxante. Por el contrario, la introducción de pequeñas cantidades de fibra soluble (se encuentra por ejemplo en la zanahoria y la manzana cocida) te permitirá regular tu tránsito intestinal.
- Hidratante: la diarrea abundante hace que se pierda mucha agua, con el consiguiente riesgo de deshidratación. Algunas bebidas indicadas para la fase aguda de la enfermedad son el agua natural sin gas, las infusiones astringentes como el té diluido y el suero oral. Es mejor que evites cualquier tipo de bebida alcohólica por su efecto irritante sobre el intestino y por aumentar el riesgo de diferentes tipos de cáncer y la mortalidad.
- De fácil digestión: en la fase aguda de la enfermedad el tubo digestivo está muy sensible y conviene evitar las verduras crudas (ensalada) y la fruta cruda porque se requiere un mayor esfuerzo para digerirlas.
- Antiinflamatoria: una alimentación rica en alimentos de origen vegetal y que limite los alimentos ultraprocesados, las carnes grasas (incluye el cerdo), los embutidos, la bollería, los lácteos enteros y la mantequilla disminuye el riesgo de enfermedad de Crohn.
- Lo menos procesada posible: se recomienda priorizar los alimentos preparados en casa con técnicas de cocción suaves y evitar los alimentos que en su composición lleven una lista de ingredientes extensa. La sal, los edulcorantes y los aditivos alimentarios se han relacionado con un aumento de la permeabilidad e inflamación intestinal.
La alimentación en la fase de remisión cuando los síntomas se han reducido o han desaparecido deberá introducir de forma gradual los diferentes grupos de alimentos. En particular, si te encuentras en la fase de remisión de la enfermedad de Crohn te puede ayudar:
- Un aporte adecuado de alimentos proteicos para recuperar y cicatrizar la mucosa del intestino.
- Un aporte de calorías suficiente que puedes cubrir con alimentos de calidad distribuidos en 4-5 comidas a lo largo del día para no llenarte de golpe y favorecer una mejor asimilación de los nutrientes.
- Priorizar el aceite de oliva como principal grasa para cocinar y aliñar los platos.
- Evitar los alimentos ricos en grasas saturadas y trans (carnes grasas, embutidos, lácteos enteros) porque aumentan la inflamación del tubo digestivo.
- Aumentar de forma gradual el contenido de fibra de la dieta, siempre y cuando no lleves una ostomía, tengas una obstrucción intestinal o tu médico te haya recomendado seguir con una dieta baja en fibra debido a un estrechamiento del tubo digestivo o una cirugía reciente.
- Introducir un probiótico respaldado por estudios científicos como la mezcla Howaru® Restore con Bifidobacterium lactis Bi-04®, B. lactis Bi-07®, Lactobacillus acidophilus NCFM® y L. paracasei LPC-37® para repoblar tu flora intestinal, reforzar la función de barrera intestinal y prevenir la aparición de síntomas digestivos como la diarrea.
Las dietas de exclusión para el manejo de las enfermedades inflamatorias del intestino como la enfermedad de Crohn son cada vez más populares en las redes sociales. Sin embargo, las personas que las siguen tienden a tener una ingesta baja de frutas y verduras y una alta ingesta de grasas de origen animal y azúcares, los cuales pueden empeorar los síntomas de la enfermedad. La Sociedad Europea de Nutrición Clínica y Metabolismo se ha mostrado muy tajante en sus últimas guías y no recomienda el empleo de dietas restrictivas en la enfermedad de Crohn debido a que pueden empeorar los déficits nutricionales secundarios a la enfermedad.
Seguir estas dietas tan restrictivas se debe, en parte, a que enfermedad de Crohn se ha relacionado con diferentes intolerancias alimentarias que pueden tener un origen genético. Algunos de los alimentos que no suelen tolerar las personas con enfermedad de Crohn son los que contienen gluten, los lácteos, la lactosa, la fructosa, los alimentos ricos en carbohidratos fermentables o FODMAPs, las verduras de la familia de las brasicáceas (brócoli, col, coliflor) y los champiñones. La recomendación en estos casos es contar con el apoyo de un dietista-nutricionista que te guie de forma personalizada sobre los alimentos que puedes comer y los que no en función de tu situación de salud en particular.
Enfermedad de Crohn y probióticos
Los probióticos son microorganismos vivos que, cuando se administran en cantidades adecuadas, confieren un beneficio para tu salud.
Las personas que tienen enfermedad de Crohn tienen una flora intestinal alterada a nivel de composición y funciones. Sin embargo, aún se desconoce si los cambios observados en la flora intestinal de las personas con enfermedad de Crohn son una causa o una consecuencia de la enfermedad. Esto ha hecho que se esté investigando el empleo de los probióticos en el tratamiento de la enfermedad de Crohn.
Algunos probióticos como las mezclas de diferentes cepas de lactobacilos y bifidobacterias han mostrado ser efectivas a la hora de inducir y mantener la remisión de la enfermedad de Crohn.
De forma resumida, si tienes enfermedad de Crohn los probióticos te pueden ayudar en las siguientes situaciones:
- Mejorar los síntomas digestivos como la diarrea y el dolor abdominal, una indicación en la que los probióticos han demostrado ser efectivos y seguros.
- Prevenir la aparición de diarrea secundaria al empleo de antibióticos, que se prescriben en algunas personas con enfermedad de Crohn para evitar que supuren las fístulas y favorecer su cicatrización.
- Reforzar la barrera intestinal para que esta sea menos permeable a las bacterias potencialmente patógenas que están aumentadas en la luz del intestino debido a la enfermedad.
- Para aumentar la riqueza y la diversidad microbiana en el intestino grueso que se ha reducido drásticamente debido a la enfermedad.
El trasplante de microbiota fecal aún es demasiado pronto para recomendarlo en el tratamiento de la enfermedad de Crohn.
Conclusión
La enfermedad de Crohn es una enfermedad inflamatoria crónica del intestino de causa desconocida que aparece como resultado de una compleja interacción entre el sistema inmunitario, la flora intestinal y el entorno en personas genéticamente predispuestas.
Esta enfermedad se caracteriza por manifestarse en forma de brotes severos que se alternan con periodos de remisión y puede tener manifestaciones intestinales y extraintestinales.
Junto con el tratamiento médico y quirúrgico, la alimentación puede ayudar a proteger la mucosa intestinal, mejorar la salud gastrointestinal y contribuir a recuperar el desequilibrio de la flora intestinal que acompaña a la enfermedad de Crohn.
Algunos probióticos como las mezclas de diferentes cepas de lactobacilos y bifidobacterias han mostrado ser efectivas a la hora de inducir y mantener la remisión de la enfermedad de Crohn.
Referencias:
- Arroyo Villarino MT. Enfermedad de Crohn. En: Asociación Española de Gastroenterología. Tratamiento de las enfermedades gastroenterológicas. Madrid: Springer Healthcare; 2018. p. 335-347.
- Glassner KL, Abraham BP, Quigley EMM. The microbiome and inflammatory bowel disease. J Allergy Clin Immunol. 2020; 145(1):16-27. doi: 10.1016/j.jaci.2019.11.003.
- Guarner F, Bourdet-Sicard R, Brandtzaeg P, et al. Mechanisms of disease: the hygiene hypothesis revisited. Nat Clin Pract Gastroenterol Hepatol. 2006; 3(5):275-284. doi: 10.1038/ncpgasthep0471.
- Khan AR, Fallon PG. Helminth therapies: translating the unknown unknowns to known knowns. Int J Parasitol. 2013; 43(3-4):293-299. doi: 10.1016/j.ijpara.2012.12.002.
- Alvarez-Lobos M, Arostegui JI, Sans M, et al. Crohn’s disease patients carrying Nod2/CARD15 gene variants have an increased and early need for first surgery due to stricturing disease and higher rate of surgical recurrence. Ann Surg. 2005; 242:693-70. doi: 10.1097/01.sla.0000186173.14696.ea.
- Ng SC, Ananthakrishnan AN. New approaches along the IBD course: diet, tight control and stem cells. Nat Rev Gastroenterol Hepatol. 2019; 16(2):82-84. doi: 10.1038/s41575-018-0088-4.
- Pascal V, Pozuelo M, Borruel N, et al. A microbial signature for Crohn’s disease. Gut. 2017; 66(5):813-822. doi: 10.1136/gutjnl-2016-313235.
- Forbes A, Escher J, Hébuterne X, et al. ESPEN guideline: Clinical nutrition in inflammatory bowel disease. Clin Nutr. 2017; 36(2):321-347. doi: 10.1016/j.clnu.2016.12.027.
- GBD 2016 Alcohol Collaborators. Alcohol use and burden for 195 countries and territories, 1990-2016: a systematic analysis for the Global Burden of Disease Study 2016. Lancet. 2018; 392(10152):1015-1035. doi: 10.1016/S0140-6736(18)31310-2.
- Marion-Letellier R, Amamou A, Savoye G, et al. Inflammatory bowel diseases and food additives: to add fuel on the flames! Nutrients. 2019; 11(5):1111. doi: 10.3390/nu11051111.
- Rasinkangas P, Ouwehand AC. Digestive health benefits of Howaru® Restore probiotic combination and its individual strains. Agro Food Industry Hi Tech. 2017; 28(5):20-23.
- Laing BB, Gigi Lim A, Ferguson LR. A personalized dietary approach – A way forward to manage nutrient deficiency, effects of the Western diet, and food intolerances in inflammatory bowel disease. Nutrients. 2019; 11(7):1532. doi: 10.3390/nu11071532.
- Oliveira e Silva N, Bittencourt de Brito B, França da Silva FA, et al. Probiotics in inflammatory bowel disease: Does it work? World J Meta-Anal. 2020; 8(2):54-66. doi: 10.13105/wjma.v8.i2.54.
- Guarner F, Sanders ME, Kaufmann P, de Paula JA, Fedorak R, Garisch J, et al. World Gastroenterology Organization. World Gastroenterology Organisation Global Guidelines: probiotics and prebiotics. 2017 . Disponible en: https://www.worldgastroenterology.org/guidelines/global-guidelines/probiotics-and-prebiotics/probiotics-and-prebiotics-spanish.
- Ouwehand AC, DongLian C, Weijian X, Stewart M, Ni J, Stewart T, et al. Probiotics reduce symptoms of antibiotic use in a hospital setting: a randomized dose response study. Vaccine. 2014; 32(4):458-463. doi: 10.1016/j.vaccine.2013.11.053.
- Bron PA, Kleerebezem M, Brummer RJ, et al. Can probiotics modulate human disease by impacting intestinal barrier function? Br J Nutr. 2017; 117(1):93-107. doi: 10.1017/S0007114516004037.









4 respuestas
Deseo saber más de esta enfermedad de crohn, mi hija la tiene soy de Quito Ecuador por favor.
Hola Soledad, la enfermedad de Crohn es una afectación inflamatoria crónica del intestino que tiene una causa autoinmune. Se caracteriza por alternar brotes con un empeoramiento de los síntomas y etapas de remisión.
La alimentación juega un papel muy importante en el control de los síntomas de la enfermedad de Crohn y en este artículo escrito por una dietista-nutricionista puedes ampliar la información sobre la enfermedad y sobre la alimentación para controlar los síntomas: https://www.infermeravirtual.com/esp/problemas_de_salud/tratamientos/alimentacion_y_enfermedad_inflamatoria_intestinal/informacion_general#tutorial-110-alimentacion_saludable_y_personalizada
Esperamos que esta información te resulte útil para tu hija.
Un saludo,
Equipo de Lactoflora
Tengo fistulas perianales que me operaron en febrero del 2023 me pusieron 5 settones entre el ano y la vagina mi pregunta es¿tengo que llevar esos settones durante mucho tiempo? ya ha pasado un año y no me han dicho nada de quitármelo. Muchisimas gracias
Hola Monica, esta consulta es mejor que se la traslades a tu médico para que valore cuál es la mejor opción en función de tu situación en particular.
Un saludo,
Equipo de Lactoflora